مقایسه بقای طولانی مدت ایمپلنت ها و دندان های درمان شده با اندودنتیکس
ایمپلنت دندان و دندان های درمان شده با اندودنتیکس به طور گسترده ای مورد مطالعه و بررسی قرار گرفته است. با این حال، هنوز بحث جدی در مورد حفظ دندان طبیعی و زمان کندن آن برای کاشت ایمپلنت دندان وجود دارد. این مقاله، به بررسی مزایا و معایب هر دو گزینه درمانی و بحث در مورد موفقیت و بقا، و همچنین تاثیر پیشرفت های فنی در اندودنتیکس مدرن و میکرو جراحی اندودنتیکس بر پیش بینی ماندگاری دندان می پردازد.
راهنمایی مردم برای حفظ دندان ، هدف نهایی علم دندانپزشکی است. معضل چالش برانگیز پزشکان، زمانی می باشد که دندان ها باید کنده شوند و ایمپلنت ها جایگزین شوند. تمایل زیادی به یک رویکرد ساده برای "کندن و کاشت ایمپلنت" وجود دارد، اما این کار همیشه ساده و یا اخلاقی نیست.
به ویژه، دندان های درمان شده با اندودنتیکس از لحاظ ثبات و حفظ طولانی مدت در مقایسه با ایمپلنت ها، نامرغوب پنداشته می شوند.
اندودنتیکس شامل اندودنتیکس اولیه و ثانویه و جراحی اطراف ریشه (periradicular) و دارای ارزش تشخیصی است که برای حفظ دندان ها انجام می شود. هنگامی که دندان ها از بین رفته اند و یا نمیتوان با روش های معمول آنها را محافظت نمود، از ایمپلنت های دندانی استفاده می گردد.
با این حال، دندان ها نباید قبل از موعد جایگزین شوند، زیرا هدف کلی دندانپزشکی، سلامت دراز مدت بیمار است. اندودنتیکس و ایمپلنتولوژی باید مکمل یکدیگر باشند. متاسفانه، به علت اطلاعات غلط، سردرگمی عظیمی در مورد نتیجه درازمدت ایمپلنت و اندودنتیکس وجود دارد. در این مقاله موارد زیر مورد بحث قرار می گیرند: حفظ دندان در مقابل جایگزینی آن، تصورات غلط مرتبط با درمان اندودنتیکس و ایمپلنت، و استراتژی های فعلی برای برنامه ریزی درمانی اندودنتیکس در مورد موفقیت دراز مدت و حفظ دندان.
دندانپزشکی مدرن باید روش مبتنی بر شواهد را دنبال کند. با این حال، سوال در مورد حفظ یا کندن یک دندان به طور رضایت بخش بودن با روش مبتنی بر شواهد پاسخ داده نشده است. فرآیند تصمیم گیری در مورد نگهداری و کندن دندان دشوار است. یک دندان ممکن است در حال کار باشد؛ با این حال، خطرات متعددی ممکن است پس از اقدامات درمانی اندودنتیکس، منجر به کندن یا ترمیم آن شود. با این حال این تصمیمات به گزینه های درمانی مختلف در دسترس، نگرش و / یا مهارت پزشک و اولویت های بیمار دارد. در مجموع، محدودیت های طرح مطالعه، مشخص شد.
علیرغم وجود شواهد خوب، داستانهای بسیاری در مورد درمان اندودنتیکس شکل گرفته است. این افسانه ها و بدون در نظر گرفتن شکست، طول عمر و به خصوص عوارض مربوط به ایمپلنت مطرح شده اند. با این حال، شواهدی که میزان از دست دادن ایمپلنت در مقایسه با دندان های طبیعی در بیمارانی که به خوبی تحت درمان قرار دارند بیشتر است به دست آمده است.
مزایای ایمپلنت
در قدیم، پزشکان از طرح های ایمپلنت فیبری-استخوانی استفاده می کردند. ایمپلنت های دندانی مدرن، پیچی، ریشه ای و با پیوند استخوان (osseointegration) ، (با قرار دادن مستقیم استخوان ها روی سطوح تیتانیوم) هستند. این ایمپلنت ها برای بیمارانی که همه دندان ها یا بخشی از آنها را از دست داده اند مفید است. ایمپلنت های دندانی مدرن یکی از بزرگترین پیشرفت های دندانپزشکی هستند. با این حال، آیا آن ها می توانند در همه شرایط بالینی مفید باشند؟ دندان های عقب، می توانند کاندیدای خوبی برای ایمپلنت باشد، و پروتزهای جزئی لازم نیست. اما برای دندانهای تکی که نیاز به درمان دارند، گزینه های عمومی عبارتند از ترمیم، کندن بدون جایگزینی، جایگزینی با پروتز های جزئی ثابت (FPD) روی دندان های طبیعی یا ایمپلنت ها. (برای مطالعه مزایای ایمپلنت دندان نسبت به سایر روش ها به کلینیک دندانپزشکی مراجعه کنید.)
پروتزهای جزئی امروزه کمتر مورد توجه قرار می گیرند، زیرا استفاده از آنها مستلزم آماده سازی دندان های مجاور و سالم بودن ساختار دندان است. اگر چه از لحاظ تاریخی بسیار موفق بوده، اما میزان بقاء FDP ها نسبت به ایمپلنت های تکی کمتر است، به ویژه هنگامی که دندان های کناری به صورت اندودنتیکس درمان شده اند. بنابراین استفاده مناسب از ایمپلنت های دندانی مزایایی را ایجاد می کند که در گذشته تصور نمی شد.
موفقیت و بقای ایمپلنت و اندودنتیکس
اصطلاح "بقا" هرگز برای ارزیابی نتایج اندودنتیکس استفاده نمی شد، تا زمانی که ایمپلنت ها از راه رسیدند. اساسا، رفع پریودنتیت آپیکال، همراه با واکنش های بدون علامت، از موفقیت های اندودنتیکس به حساب می آید. برای ایمپلنت ها، پیوند استخوان یک ایمپلنت ( با یا بدون پری ایمپلنت)، یا تحلیل استخوان، بقاء در نظر گرفته می شود و نه موفقیت. بنابراین، مقایسه ایمپلنت ها و دندان های درمان شده با اندودنتیکس بر اساس نتیجه اندودنتیکس، تلاشی دشوار است. معیارهای Strindberg و Ørstavik (شاخص PAI) تقریبا به طور گسترده برای اندودنتیکس غیر جراحی پذیرفته شده است. نتیجه جراحی معمولا توسط معیارهای Rud et al یا Molven et al ارزیابی می شود.
در زمینه ایمپلنت، تعریف مختصری برای موفقیت ایمپلنت وجود ندارد. آخرین دستورالعمل های آکادمی پیوند استخوان " ایمپلنت موفق" را به عنوان " دستیابی به هدف درمانی و جایگزینی پایدار دندان، و عملکرد خوب و زیبایی دادن به بیمار تعریف می کند. شکست ایمپلنت شامل موارد زیر است: لق شدن و یا افتادن ایمپلنت، ناتوانی در تعمیر ایمپلنت، درد مداوم، نوروپاتی و / یا از دست دادن عملکرد، رادیولوسنسی پیوسته اطراف ایمپلنت، تحلیل استخوان، افزایش عمق پروب، التهاب لثه یا عفونت غیرقابل کنترل، بی ثباتی پروتز، شکسته شدن یا شل شدن مواد اکلوزال یا اجزای پروتز و شکستگی ایمپلنت.
احتمالا رایج تری معیار استفاده شده، معیار آلبرتسون، با بازبینی اسمیت و زارب و معیارهای بوسر است. در حالی که معیارهای موفقیت اندودنتیکس به طور کلی دقیق نیستند، معیارهای موفقیت ایمپلنت بسیار متنوع تر است. به گفته آلبرتسون، موفقیت به موارد زیر محدود می شود:
فقدان لقی، عدم وجود شواهدی مبنی رادیولوسنسی اطراف ایمپلنت، کمتر از 0.2 میلیمتر تحلیل استخوان به طور سالانه پس از سال اول، و عدم وجود علائم و نشانه های مداوم و غیر قابل برگشتی مانند درد، عفونت، نوروپاتی، پارستزی (نابهنجارى بساوشى، مور مور شدن) یا هر نقصی در کانال فک پایین.
معیارهای بوسر عبارتند از: جابجایی، عدم وجود شکایت مداوم (از جمله درد، احساسات وجود جسمی خارجی در بدن و / یا دیستزیا)، اما مانند معیار آلبرتسون شامل عدم وجود یک رادیولولنسی پیوسته در اطراف ایمپلنت نیست. به عبارت دیگر پیوستگی استخوانی ایمپلنت باید با توجه به آلبرتسون حداکثر باشد، اما این مورد در معیار بوسر تقریبا به طور کامل نادیده گرفته شده است، بنابراین این امر به میزان قابل توجهی متفاوت از بقای ایمپلنت است.
بقای ایمپلنت بطور مکرر برای ارزیابی استفاده شده است. به عنوان مثال یک متاآنالیز ایمپلنت، شامل مطالعاتی بود که از معیارهای آلبرتسون یا اسمیت و بوسر "به عنوان یک معیار مفید" و یا "معیارهای به خوبی تعریف شده برای شکست یا بقا". استفاده کرده بودند. یک بررسی سیستماتیک و تجزیه و تحلیل کیفی مقالات ایمپلنت طی 20 سال ، نشان داد که اکثریت مطالعات از معیار بقا در ارزیابی موفقیت استفاده کرده بودند.
این امر مهم است زیرا بین نتایج حاصل از تحلیل موفقیت و نتایج حاصل از تحلیل بقا، تفاوت وجود دارد. برای 1022 ایمپلنت مشاهده شده طی 7 سال، بقای کل 92.2٪ بود، اما موفقیت کل فقط 83.4٪ بود. نرخ بقا/ موفقیت کل ایمپلنت های حمایت کننده از پروتزهای تک -دندانی 6/95٪، و 75.6٪ بود و / برای پروتزهای جزئی ثابت کانتیلور 76.3٪ و 94.4٪ ، و برای پروتزهای جزئی ثابت 1/96٪ / 73.8٪ و برای پروتزهای کامل ثابت به ترتیب 100٪ / 63.8٪، و برای برای پروتز های با حمایت ایمپلنت / دندان 6/6٪ / 70.6٪ و برای اوردنچر 7/95٪ / 78.6٪ است.
پس مقایسه نتایج اندودنتیکس (با معیارهای دقیق برای موفقیت) با نتایج ایمپلنت بر اساس بقاء، دشوار است. اگر موفقیت اندودنتیکس را به صورت حفظ دندان بدون علائم تعیین کنیم، بدون در نظر گرفتن وضعیت پری اپیکال، بقای دندان های درمان شده با اندودنتیکس مشابه ایمپلنت ها می باشد. اگر بقا به عنوان معیار اندازه گیری مورد استفاده قرار گیرد ، یک معیار خوبی برای مقایسه خواهیم داشت. بر اساس داده های بیمه ، 1،462،936 دندان با درمان اولیه اندودنتیکس به مدت 8 سال پیگیری شد.
از این دندان ها، 97.0٪ با درمان اولیه اندودنتیکس هنوز در جای خود بودند و 3.0٪ از آنها، درمان مجدد (جراحی یا غیر جراحی) دریافت کردند و یا کنده شدند. به همین ترتیب، 1،557،547 دندان درمان شده به وسیله اندودنتیکس به مدت 5 سال بررسی شد و میزان بقا، 92.9 درصد بود. در یک متاآنالیز، تفاوت معنی داری بین ایمپلنت های تکی (95٪) و دندان های درمان شده با اندودنتیکس (94٪) در طی 6 سال وجود ندارد (شکل 1).
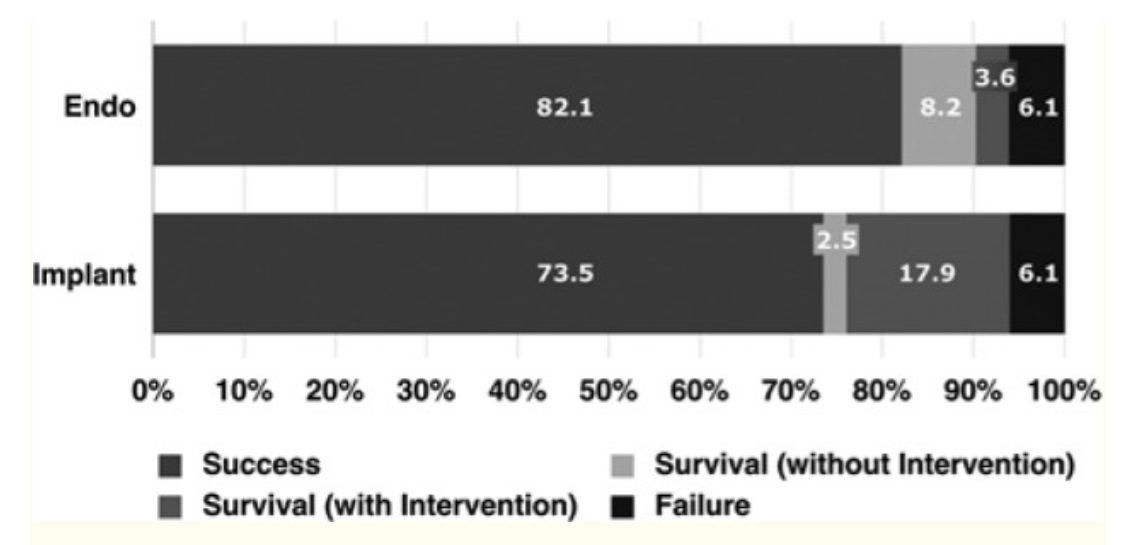
شکل 1: بقای کل برای ایمپلنت های تکی و دندان های درمان شده با اندودنتیکس.
مطالب مرتبط: قیمت ایمپلنت دندان
پیش آگهی از ایمپلنت
در نتایج مطالعات ایمپلنت، نرخ موفقیت بیش از 95٪ گزارش شده است. در تجزیه و تحلیل های متداول، میزان موفقیت برای ترمیم های تک دندانی 7/96٪ تا 97.5٪و برای ترمیم های جزئی ثابت 92.5٪ تا 93.6٪بوده (طی 6 تا 7 سال). مطالعات گسترده نشان داده میزان بقای کل برای 13494 ایمپلنت دو مرحله ای طی بیش از 15 سال 92٪و برای 5515 ایمپلنت یک مرحله ای طی 10 سال85٪ بوده، (شامل شکست های اولیه). مجددا باید مشخص شود که "موفقیت" ممکن است غالبا به معنای "بقا" باشد و گاهی اوقات حتی ایمپلنت های "معیوب" یا "شکست خورده"، موفق به نظر می رسد.
دون هارتوگ و همکارانش پس از یک سال پیگیری، میزان بقای 95.5٪ را گزارش کردند. با این حال، این نویسندگان همچنین اشاره نمودند که زیبایی، جنبه های بافت نرم و رضایت بیمار کمتر در نظر گرفته شده است. اغلب در ایمپلنتولوژی دندان ها، عوارض مورد توجه قرار نگرفته اند. پری ایمپلنت (ﺑﻴﻤﺎری اﻟﺘﻬﺎﺑﻲ ﺑﺎﻓﺖ. ﻫﺎی اﻃﺮاف اﻳﻤﭙﻠﻨﺖ) در 7/9٪ از ایمپلنتهای تکی، تحلیل استخوان بیش از 2 میلیمتر در 6/3٪ از ایمپلنتها و لق شدن پیچها در 7/12٪ از ایمپلنتها (پس از 5 سال) مشاهده شد.
در طی پیگیری کوتاه مدت5 ساله، فراوانی پری ایمپلنت و تحلیل شدید استخوان، ثبات درازمدت را زیر سوال می برد. با توجه به این داده ها، 16 تا 28 درصد از ایمپلنت ها به وسیله پری ایمپلنت تحت تأثیر قرار گرفتند. پری ایمپلنت نوعی خرابی دیر هنگام است.
در مراحل پیشرفته، ممکن است با درد یا خونریزی در پروب همراه باشد. اگر چه از لحاظ بالینی پری ایمپلنت با بیماری پیشرونده پریودنتال در دندان قابل مقایسه است، دندان لق می شود، در حالیکه یک ایمپلنت با مناطق پیوند استخوان این چنین نخواهد بود. هنگامی که ایمپلنت باید برداشته شود، ممکن است به یک مداخله اسیب زا همراه با تحلیل استخوان نیاز باشد.
جایگزینی ایمپلنت دوم یا حتی سوم تحت شرایط بسیار دشوارتری تری انجام می شود. ایمپلنتها ممکن است در طول عمر بیمار نیاز به جایگزینی پیدا کنند. عمر دندان های طبیعی بیش از ایمپلنت ها (در نقاط مشاهده ده ساله)، و دندان هایی که تحت درمان اندودنتیکس یا پریودنتال قرار گرفته اند، است. اگرچه اطلاعات پیگیری خوبی برای ایمپلنت ها وجود دارد، مسئله موفقیت و / یا بقا هنوز باید حل شود.
با این حال، یک مطالعه اخیر، اطلاعات زیادی ( طی 20 سال) در مورد ایمپلنت ها با سطح خشن و میکرومتخلخل در موقعیت های شامل بی دندانی جزئی ارائه داده است؛ که 72 تا از 145 ایمپلنت اصلی برای پیگیری باقی مانده اند (پس از حذف بیماران مرده و کسانی که پیگیری را از دست داده اند). از این ایمپلنتها، 68٪ بدون عوارض فنی بوده است. میزان موفقیت / بقاء 75.8٪ / 89.5٪ بود. با این حال، این داده های بلند مدت کمیاب هستند. حتی پس از تکمیل رشد جمجمه-صورت، ممکن است قرار دادن ایمپلنت در جوانان با احتیاط صورت گیرد، زیرا ترمیم در مناطقی که ایمپلنت ها قبلا از دست رفته اند، هنوز باید با شواهدی بالاتری مورد بررسی قرار گیرد.
بر اساس ارزیابی انتقادی از داده های منتشر شده و روش های مورد استفاده در مطالعات بالینی، میزان نتیجه بخشی ایمپلنت ها ممکن است تا حد زیادی به طور غیر واقعی بالا باشند. علاوه بر این، شرکت های ایمپلنت از این مطالعات حمایت می کنند. بررسی سیستماتیک آزمایشات ایمپلنت تحت حمایت صنعت نشان داد که 63 درصد از مطالعات، حامی مالی را فاش نکرده اند، 66 درصد از آزمایشات دارای ریسک سوگیری بوده و مطالعات با بودجه ناشناخته یا با حمایت از صنعت، نرخ های شکست سالانه کمتری را نسبت به موارد غیر صنعتیگزارش داده اند. معیارهای ورود و خروج سخت گیرانه برای شرکت کنندگان در آزمایشات ایمپلنت، رایج است.
به ویژه کسانی که از بیماری یا عادتی رنج می برند که تاثیر بالینی منفی بر ایمپلنت می گذارد از مطالعه خارج می شوند. این معیار ها شامل بیماران سیگاری ، الکلی ، دارای بهداشت دهان و دندان ضعیف ، استخوان نوع IV یا دندان قروچه، نیز می شود.
به طور خاص، دندان قروچه ممکن است یک عامل اولیه برای شکست زودرس ایمپلنت باشد. بر خلاف فشار دادن دندان ها، که نیروهای عمودی اعمال می شوند، دندان قروچه نیروهای جانبی ایجاد می کند که ممکن است کمتر مطلوب باشد. داده های یک مجموعه بیمار با دقت انتخاب شده ممکن است میزان واقعی نتیجه بخشی را در جمعیت عمومی نشان ندهند.
ایمپلنت هایی که در واقع ارزیابی می شوند باید با دقت بررسی شوند. ایمپلنت های بررسی شده در تجزیه و تحلیل بقا باید در حال حاضر پیوند استخوان خورده و در حال کار کردن باشند. ایمپلنت های غیر قابل ترمیم و " غیر فعال " یا با آسیب پزشک زاد به بافت های اطراف ایمپلنت، از جمله عصب آلوئولار فک پایین، سینوس یا حفره های بینی یا دندان های مجاور، موفقیت آمیز تلقی نمی شود. شکست های اولیه در دوره پیوند استخوان نیز نباید به عنوان شکست شمارش شود. در واقع، بیشتر مطالعات بقا پس از بارگذاری موفق، بقای ایمپلنت را ارزیابی می کنند. با این حال، بسیاری از شکستهای ایمپلنت قبل از استقرار پیوند استخوان رخ می دهد، و بیشتر خرابی ها بین قرار دادن بست و ساختار فوقانی اتفاق می افتد.
در مقایسه با ارزیابی بلافاصله پس از قرارگیری ایمپلنت در مقابل ارزیابی پس از بارگیری ایمپلنت ، میزان بقاء ایمپلنتهای تکی در عقب فک پایین، 8/5٪ در فک های دارای بی دندانی جزئی یا کامل خالی 5/10٪ کاهش می یابد. به طور خلاصه، میزان موفقیت یا میزان بقاء جمعیت عمومی > 95٪ برای ایمپلنت بر اساس اطلاعات نادرست است، زیرا این مقادیر ناشی از موقعیت های ایده آل است.
نتایج حاصل از مطالعه جمعیت عمومی به طور قابل توجهی پایین تر خواهد بود. جفت های دندانی درمان شده اندودنتیکسی و ایمپلنت های تکی در دانشگاه مینه سوتا مقایسه شدند. این مطالعه مبتنی بر دانشگاه، بدون حمایت صنعت، اطلاعات بیشتری را ارائه می دهد که هدفمند و بی سوگیری است. نتایج مثبت پس از 7 تا 9 سال، 74٪ برای ایمپلنت ها و 84٪ برای دندان های درمان شده با اندودنتیکس بود (شکل 2). میزان عوارض و مداخلات لازم در گروه ایمپلنت به طور معنی داری بیشتر بود و برای گروه ایمپلنت، زمان رسیدن به سازگاری طولانی تر بود.
با این حال، سطوح رضایتمندی مشابهی برای ایمپلنت یا دندانهای درمان شده با اندودنتیکس گزارش شده است. بقای دندانهای درمان شده با اندودنتیکس (34/83 درصد) و ایمپلنت (8/80 درصد) پس از 8 سال تفاوت معنی داری نداشت. با این حال، گزارشات موفقیت / بقا، با توجه به شرایط بالینی فردی، پیش آگهی مناسبی نمی دهند. تصمیم گیری برای اندودنتیکس یا ایمپلنت نباید براساس تجزیه و تحلیل میزان نتیجه بخشی انجام شود.
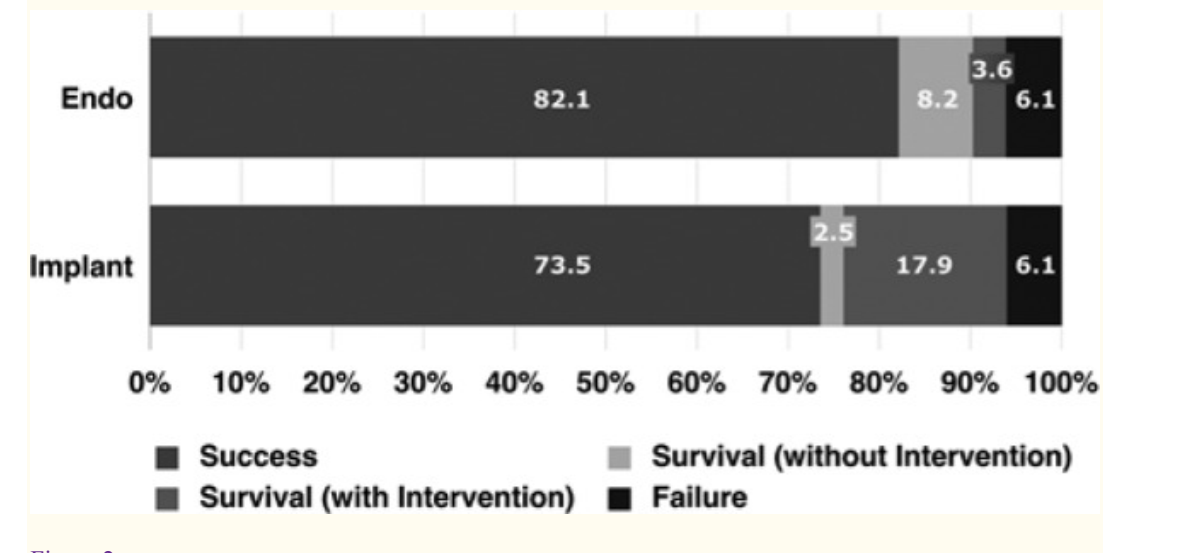
شکل 2. نتیجه طولانی مدت ایمپلنت های تکی و دندان های درمان شده با اندودنتیکس در یک جمعیت بیمار غیر انتخابی
مطالب مرتبط: مراحل ایمپلنت دندان
پیش آگهی دندان های درمان شده با اندودنتیکس
معیارهای Strindberg و شاخص (Ørstavik به عنوان ابزار ارزیابی اولیه برای نتیجه اندودنتیکس معرفی شدند. این معیارها به طور کلی دقیق تر از معیارهای ایمپلنت است. یک بررسی سیستماتیک و متاآنالیز اندودنتیکس میزان موفقیت کل را از 68٪ تا 85٪ طی دهه های 1950 تا 2000، یعنی از 6/69 تا 4/81 درصد برای دندان ها و 1/82 تا 1/90 درصد برای عدم رادیولوسنسی اپیکال گزارش کرده. با این حال، بسیاری از مجموعه داده های درمان توسط دانشجویانی که تجربه نداشتند گردآوری شده بودند. بعضی از مطالعات تنها 6 ماه پیگیری داشتند. پیگیری های کوتاه مدت ممکن است منعکس کننده نتایج واقعی اندودنتیکس نباشد. بهبودی اندودنتیکس ممکن است تا 4 سال طول بکشد و حتی بهبودی های درازمدت تری هم گزارش شده است .
تکنیک های قدیمی و جدید در اندودنتیکس و ایمپلنت
اندودنتیکس در قرن بیست و یکم از ابزار های مدرن و تجهیزات جدید که قبلا ناشناخته بود و به تدریج از دهه 1990 معرفی شده ، سود می گیرد. بسیاری از مطالعات از روش های متاآنالیزی استفاده کرده اند که در حال حاضر منسوخ و قدیمی هستند. یک کارآزمایی بالینی تصادفی اخیر در مورد مقایسه درمان یک جلسه ای و دو جلسه ای دندانهای مبتلا به پریودنتیت اپیکال، تکنیکهای مدرن را به کار گرفت و میانگین موفقیتبا توجه به شاخص PAI پس از 2 سال پیگیری 92.9٪ بود.
دلیل این نتیجه ممکن است استفاده از میکروسکوپ دندانی و ابزارهای اندازه گیری زیستی برای اندازه های بزرگ با مکش آب فعال باشد. ابزار های مدرن در اندودنتیکس عبارتند از: دستگاه اندازه گیری طول الکترومتریک برای تعیین طول دقیق کانال، میکروسکوپ برای دیدن بهتر و شناسایی کانال ها (شکل 3)، ابزارهای نیکل- تیتانیومی چرخشی آماده سازی راحت کانال ها، دستگاه اولتراسونیک، بهبود ضد عفونی ها، و اخیرا، توموگرافی پرتو مخروطی.
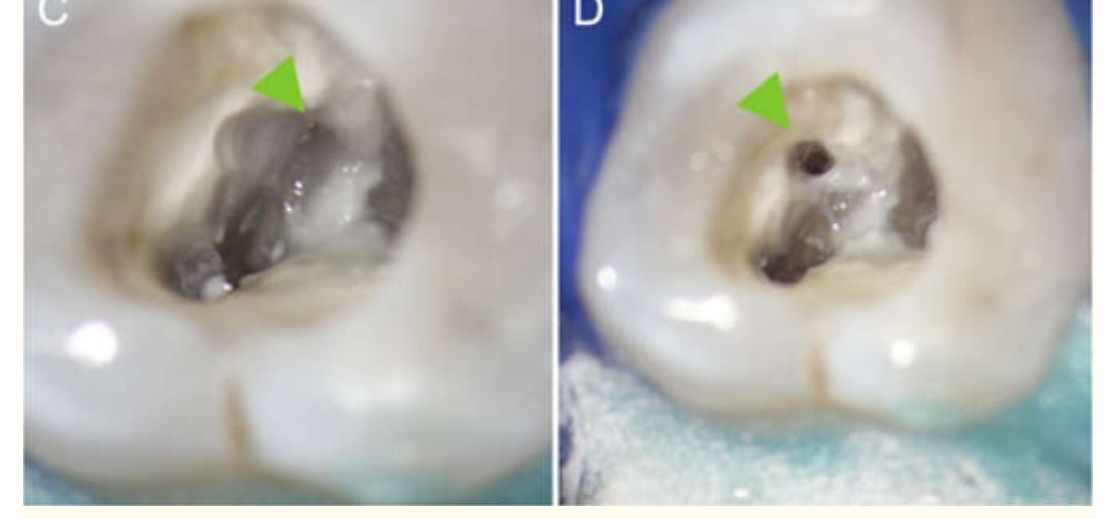
شکل 3: روش میکرو اندودنتیکس مدرن: شناسایی و اندازه گیری یک کانال در اولین دندان آسیای فک بالا.
مطالب مرتبط: ایمپلنت دیجیتال
استفاده از اطلاعاتی که طی بیش از 5 یا 6 دهه گذشته به دست آمده است برای تجزیه و تحلیل نتایج، مشکل ساز است. برخی میزان موفقیت کل را با استفاده از مطالعاتی که تا سال 1922 برای درمان اولیه اندودنتیکس و تا سال 1961 برای درمان غیر جراحی انجام شده بودند، محاسبه کرده اند. این ها ممکن است شامل مطالعات قبل از وضع استاندارد ایزو، ضد عفونی کننده های مدرن و درمان های داخل کانالی (مثلا هیپوکلریت سدیم و هیدروکسید کلسیم) یا تکنیک های مسدودسازى مانند پرکننده های نقره یا کلوروپرکا باشد. این اطلاهات می تواند با محاسبه میزان موفقیت کل ایمپلنت های دندانی با استفاده از ایمپلنت های تیغه ای یا طرح های فیبر-استخوانی دیگر بهبود می یابد، مقایسه شود. البته باید بر پیشرفت و تکنیک های مدرن در هر دو زمینه تمرکز شود.
ایمپلنت های با توپوگرافی های زبر (خشن) مانند سطوح چاپ شده با اسید یا سطوح صاف شده با شن، پیشرفت قابل توجهی در ایمپلنتولوژی صورت داده اند. با این حال، اینها هنوز از لحاظ فنی ایمپلنت هایی هستند که به وسیله پیوند استخوان درمان می شوند. ایمپلنت های زبر، شدت بقای عالی 97٪ تا 98٪ را نشان دادند. اگر چه افزایش زبری سطح به منظور تسهیل تشکیل بیوفیلم است، گزارش های بحث برانگیزی وجود دارد که آیا ایمپلنت های خشن بیشتر در معرض به پری ایمپلنت هستند یا نه.
با توجه به osseointegration عالی با استفاده از تکنیک های مدرن، با این حال، تمرکز ایمپلنتولوژی از بقا و یا موفقیت ایمپلنت به سطح تغییرات استخوان اطراف ایمپلنت تغییر کرده است، که گزارش شده است از 0.24 (± 0.10) میلی متر تا 0.75 (± 0.05 ) در سیستم های ایمپلنت مدرن .
با توجه به دندانهای درمان شده با اندودنتیکس، توجهات باید بر حفظ کلی دندان متمرکز شود، از جمله پیشرفت در درمان اولیه اندودنتیکس، و در صورت لزوم، درمان مجدد و مدرن اندودنتیکس.
میکرو جراحی اندودنتیکس - روش اندودنتیکس برای حفظ دندان
شکست درمان اولیه اندودنتیکس، 3 گزینه باقی می گذارد: کندن و درمان مجدد با جراحی یا بدون جراحی. برای درمان مجدد بدون جراحی، داده ها مربوط به گذشته هستند. در داده های سال های 1961 تا 2005 ، نرخ موفقیت 2/27 درصد گزارش شده است. درمان مجدد اندودنتیکس های شکست خورده با پریودنتیت اپیکال و مورفولوژی تغییر یافته کانال، تنها موفقیت 40٪ را نشان می داد.
برای این شرایط، درمان مجدد با جراحی ممکن است به عنوان یک گزینه کمتر تهاجمی مطرح شود، اگر چه درمان مجدد بدون جراحی به طور کلی ترجیح داده می شود. یک بررسی سیستماتیک از نتایج اندودنتیکس با جراحی، میزان موفقیت را از 37 درصد به 91 درصد رساند.
با این حال، این نتایج شامل اطلاعات تاریخی با تکنیک های سنتی و همچنین مطالعات مدرن می باشد. میزان موفقیت عمل جراحی سنتی اپیکواکتومی، 59.0٪ گزارش شده است. تکنیک های میکرو جراحی مدرن عبارتند از:
دستگاه های اولتراسونیک برای آماده سازی حفرات در امتداد محور طولی ریشه و یک میکروسکوپ عملیاتی برای شناسایی پیچیدگی آناتومی کانال روی سطح ریشه های بریده شده با بزرگنمایی بالا (12-24). مواد پرکننده زیست -سازگار مانند مواد معدنی تری اکسید (MTA) بهبود قابل ملاحظه ای حاصل کرده اند.
دو روش متاآنالیز که بر تکنیکهای میکرو جراحی معاصر بر روی دندان ها با اندودنتیکس متمرکز شده بودند، ( اما با پشتیبانی پریودنتال خوب با استفاده از آماده سازی حفرات با آلتراسونیک و مواد پر کننده مدرن،) میزان موفقیت کل را از 4/91٪ تا 5/93٪ پس از حداقل یک سال پیگیری گزارش کردند.
برنامه ریزی و شناخت روش درمان خاص دندانپزشک
استدلال شده است که حتی دندان های قابل ترمیم با پریودنتیت آپیکال یا درمان مجدد با جراحی، باید ایمپلنت شوند. این روند به طور فزاینده ای مشاهده می شود، زیرا تخصص، منجر به شناخت اندک از سایر زمینه های دندانپزشکی می شود. این ممکن است منجر به تمایل به درمانی شود که پزشک روی آن تخصص دارد.
بیش از 300 دندانپزشک که در طول 30 سال گذشته فارغ التحصیل شده اند، برای ارزیابی میزان درکشان از موفقیت درمان اندودنتیکس و ایمپلنت مورد بررسی قرار گرفتند. از این تعداد، 49٪ آگاه نبودند که معیارهای مختلفی برای ایمپلنت و درمان اندودنتیکس وجود دارد.
30٪ دیگر معتقد بودند که درمان کانال ریشه دندان ها با پالپ های نکروتیک میزان موفقیت بیشتری نسبت به ایمپلنت ها دارد. با این حال، به طور کلی، آنها ایمپلنت را بهتر می دانستند.
جنبه های پریودنتال و ترمیمی
بسیاری از دندان ها برای ایمپلنت کنده می شوند، زیرا کندن دندان ساده تر و سودمند تر از ترمیم یک دندان طبیعی است (زیرا ترمیم یک دندان طبیعی ممکن است نیاز زیادی به برنامه ریزی مناسب برای پریودنتال و ترمیم داشته باشد). برای دندانهایی که اطرافشان آسیب دیده، برای زیبایی، وجود پریودنتیت آپیکال، و یا هنگامی که به درمان مجدد نیاز است، کندن و قرار دادن ایمپلنت توصیه می شود.
با این حال، درمان پریودنتال به خودی خود بسیار مثبت دانسته شده است.
در حقیقت، درمان پریودنتال برای دندانهایی که دارای تحلیل عمودی استخوان هستند، حتی با وجود شکافتگی، مناسب است.
ترمیم ایمپلنت نسبت به خود ایمپلنت عمر کمتری دارد ( 5 تا 10 سال ) و بیشتر در معرض عوارض بیولوژیکی و فنی است. خرابی ایمپلنت می تواند مشکلات زیادی را ایجاد کند، به ویژه در ترمیم های گسترده روی چندین دندان، که به طور بالقوه باعث آسیب برگشت ناپذیر می شود. مشکلات مربوط به ترمیم های معمولی، در اکثر موقعیت ها، ساده تر هستند.
به طور حتم، ترمیم عقب فک بالا چالش برانگیز تر و پیچیده تر است.
تامین رضایت بخش زیبایی و معماری لثه ای در ایمپلنت به طور قابل توجهی دشوارتر است، به ویژه در خط لبخند بالا، فاصله بیشتر بین نقطه تماس بین اینتر-پروگزیمال و استخوان آلوئولار، و یا بیوتیپ پریودنتال باریک. فاصله بین نقطه تماس با استخوان آلوئولار در بیماران دارای بیوتیپ پریودنتال باریک ، نباید از 4 میلیمتر تجاوز کند تا پاپیلای بین دندان و ایمپلنت ترمیم شود. بیرون زدگی دندان های طبیعی حتی در بیماران دارای رشد جمجمه-صورت کامل ممکن است منجر به ظاهری ناخوشایند شود. با توجه به افزایش نگرانی های زیبایی شناختی، پزشکان به حفظ دندان در شرایط سخت متوسل شده اند.
عواملی مانند وضعیت پریودنتال و اندودنتیکس، مسائل پروتزهای دندانی، از جمله نسبت آناتومیک تاج - ریشه ، شکاف تاج و ریشه و ساختار باقی مانده دندان تاثیری تعیین کننده ای در مورد حفظ یا کندن دندان خواهند داشت، (از جمله نیاز به 4 تا 5 میلی متر ساختار بافت سخت در بالای استخوان با 3 میلیمتر عرض بیولوژیکی و 1 تا 2 میلیمتر فرول). با این حال، حفظ دندان باید با طرح کلی درمان سازگار باشد و انتظارات بیمار و توانایی های مالی او را در نظر بگیرد.
نتیجه گیری
راهبردهای بازار و نیروهای اقتصادی موجب تجاری سازی روش های بالینی شده است. در صورتی که آموزش های دندانپزشکی در دست شرکت ها قرار گیرد و نه یا متخصصین، یا اگر درمان های کمتری توسط متخصصان انجام شود، نباید تعجب کرد که تعداد ایمپلنت ها و / یا عوارض اندودنتیکس و یا شکست ها افزایش یابد. بقای ایمپلنتهای کاشته شده توسط افراد بی تجربه 73.0٪ و توسط متخصصان ایمپلنت 95.5٪ است. مقایسه میزان بقاء دندان پس از درمان اندودنتیکس توسط متخصصان اندودنتیکس و فعالان عمومی در یک مطالعه چند- مرکزی شامل 350 دندان که معیارهای ورود را داشتند، به ترتیب 98.1٪ و 7/89٪ بود.
نتیجه بخشی ایمپلنت و دندان های درمان شده با اندودنتیکس، اگر درمان به طور مناسب انتخاب و ارائه شود، قابل توجه است. با این حال، یک دندان خراب، غیر قابل ترمیم است و دندان باید پس از مشورت ، برداشته شود. هیچ تضمینی برای طول عمر دندان طبیعی یا ایمپلنت وجود ندارد. هر دو گزینه باید به عنوان مکمل یکدیگر، در نظر گرفته شوند و باید به هدف کلی در دندانپزشکی، ( سلامت دراز مدت و سود بیمار، غیر تهاجمی بودن روش و عملکرد، راحتی و زیبایی) توجه داشت. برای رسیدن به این اهداف مهم است که دندانپزشکان از نتایج درازمدت ایمپلنت و دندان های درمان شده با اندودنتیکس آگاه باشند.